2. АНАМНЕЗ ПОВРЕЖДЕНИЯ
Как и при любом повреждении опорно-двигательного аппарата, выяснение механизма травмы имеет важное значение и всегда должно предшествовать клиническому обследованию пациента и проведению рентгенологического исследования. Следует попытаться определить положение стопы в момент травмы и направление стрессорного (травмирующего) воздействия силы, а также уточнить все другие данные, позволяющие воссоздать наиболее вероятный механизм повреждения. Полезно также выяснить, был ли в момент травмы какой-либо хруст, который может указывать на разрыв связки, подвывих или вывих кости или на смещение сухожилия. Кроме того, следует выяснить динамику развития боли (т. е. врач должен спросить пострадавшего, было ли возникновение боли внезапным или она постепенно нарастала, появился ли отек сразу же после травмы) и сроки инвалидизации (т. е. была ли она отсроченной или немедленной). Анамнез должен содержать сведения о предшествующих повреждениях голеностопного сустава и их лечение.
3. КЛИНИЧЕСКОЕ ОБСЛЕДОВАНИЕ
Клиническое обследование пациента должно всегда предшествовать рентгенологическому исследованию. Если контуры голеностопного сустава деформированы и нестабильность сустава очевидна, то рентгенологическое исследование должно быть выполнено лишь после того, как врач убедится в отсутствии нарушений иннервации пораженной области. При отсутствии выраженной деформации сустава оценивается распространенность отека мягких тканей, и выявляются подкожные гематомы, которые могут свидетельствовать о наличии перелома или повреждений связок. При пальпации определяется область максимальной болезненности, крепитация и исчезновение или изменение (смещение) анатомических ориентиров.
Следует оценить объем движений в поврежденном суставе и определить положения стопы, при которых боль усиливается или ослабевает. Манипуляции должны производиться очень осторожно во избежание возникновения дополнительных повреждений. После исследования поврежденного сустава необходимо оценить объем возможных движений в нормальном голеностопном суставе другой ноги для проведения сравнения. При этом опять-таки следует учитывать имеющиеся анамнестические данные о предыдущих повреждениях.
Рентгенологическое исследование
Рентгенография позволяет выявить переломы и определить степень их тяжести. Рентгенограммы области повреждения позволяют сделать косвенное заключение о возможных травмах связок и сухожилий, а также установить наличие инородных тел и заболеваний кости, что имеет значение для предупреждения осложнений. Наконец, врач может использовать рентгеновские снимки для оценки результатов лечения.
Важное значение при исследовании любого повреждения голеностопного сустава имеет правильный выбор проекций. Необходимо получение следующих рентгеновских снимков: в переднезадней проекции при приведении стопы на 5-15°; в латеральной проекции с включением основания пятой плюсневой кости; в косой (внутренней) проекции под углом 45° при тыльном сгибании голеностопного сустава. Рентгенограммы во всех указанных проекциях должны быть достаточно качественными, что позволит оценить трабекулярное строение костей. Для сравнительного исследования целесообразно получение снимка неповрежденного сустава другой ноги, особенно у детей. Для точного определения контуров мелких костей и выявления отека мягких тканей врач должен использовать мощную лампу (яркий свет).
4. ПОВРЕЖДЕНИЕ СВЯЗОК ГОЛЕНОСТОПНОГО СУСТАВА
Разрывы связок составляют примерно 75 % всех повреждений в области голеностопного сустава. Более чем в 90 % случаев повреждаются наружные связки; на долю травм дельтовидной связки приходится менее 5 %; с той же частотой (5 %) повреждаются передняя или задняя межберцовая связка, а также передний и задний отделы капсулы. Среди повреждений наружных связок 90 % составляют разрывы передней таранно-малоберцовой связки (65 % из них - изолированные, а 25 % сочетаются с повреждением пяточно-малоберцовой связки). Задняя таранно-малоберцовая связка (или третий компонент наружной коллатеральной связки) устойчива к смещению таранной кости кзади и, следовательно, редко повреждается, за исключением случаев полного, вывиха стопы. Поскольку передняя таранно-малоберцовая и пяточно-малоберцовая связки являются двумя отдельными структурами, стандартная классификация повреждений связок первой, второй и третьей степени здесь вряд ли применима. Стало быть, травма этих связок определяется либо как повреждение одной связки, либо как повреждение их обеих. При разрыве только одной из этих связок происходит лишь одностороннее нарушение целостности сустава, что необязательно приводит к его нестабильности. Эти связки обычно разрываются в определенной последовательности - спереди назад, так что первой разрывается передняя таранно-малоберцовая связка, а затем пяточно-малоберцовая.
Повреждение передней таранно-малоберцовой связки
Слабость этой связки может быть достаточно полно оценена при объективном исследовании. При этом наиболее целесообразен тест с выдвижением стопы вперед. Если связка повреждена, то такое выдвижение приводит к передне наружному подвывиху таранной кости из вилки сустава с явной деформацией и крепитацией при ограничении экскурсии стопы. Данный прием выполняется у всех пациентов с подозреваемым повреждением боковых связок.
Одной рукой захватывают стопу за пятку, поместив большой и указательный пальцы позади лодыжек, а другой - стабилизируют передненаружный отдел голени в нижней трети. Производят легкое подошвенное сгибание стопы и ее поворот кнутри, что является нормальным положением ее релаксации. Затем направляют стопу кпереди, удерживая в фиксированном положении голень. Смещение таранной кости кпереди более чем на 3 мм можно считать значительным; смещение же более чем на 1 см, безусловно, является значительным. При тестировании отмечаются как ложноположительные, так и ложноотрицательные результаты, но наибольшие трудности обусловлены недостаточным знакомством врача с порядком проведения этого исследования.
Если разрыв распространяется кзади на пяточно-малоберцовую часть боковой связки, то наблюдается определенный крен таранной кости.
Если разрыв распространяется кзади на пяточно-малоберцовую часть боковой связки, то наблюдается определенный крен таранной кости, поскольку боковой отдел голеностопного сустава становится теперь нестабильным не только в переднезадней плоскости, но и медиально-латеральной. Это можно установить, придав стопе, положение подошвенного сгибания на 20-30° при легком приведении и проверив наклон или движение таранной кости относительно дистальной части суставной поверхности большеберцовой кости. Затем это сравнивается с нормальной подвижностью на другой стороне.
Для правильной оценки состояния связок важна хорошая релаксация мышц. Если выполняемые диагностические приемы вызывают боль, то возникающее (вольно или невольно) защитное сокращение мышц препятствует проведению исследования. Целесообразно применение льда или местной инфильтрации анестетиком.
В случае повреждения задней таранно-малоберцовой связки нестабильность голеностопного сустава очевидна: положительные признаки при тестировании со смещением стопы кпереди и заметный крен таранной кости. При большинстве повреждений этой связки имеет место вывих голеностопного сустава, поэтому необходимости в выполнении каких-либо тестов не возникает.
Повреждение внутренней коллатеральной связки
Изолированное повреждение внутренней коллатеральной связки наблюдается редко. Ее травма обычно сочетается с переломом малоберцовой кости или разрывом межберцового синдесмоза. Такое повреждение чаще всего является результатом форсированного подворачивания стопы кнаружи. Состояние внутренней коллатеральной связки оценивается при отклонении стопы в направлении изнутри кнаружи.
Повреждение межберцового синдесмоза
Межберцовые связки являются продолжением межкостных связок в дистальной части большеберцовой и малоберцовой костей. Повреждения этой системы связок возникают вследствие чрезмерного тыльного сгибания и выворачивания стопы. Таранная кость обычно выталкивается кверху, вклиниваясь между берцовыми костями и смещая малоберцовую кость кнаружи, что приводит к частичному или полному разрыву синдесмоза. Диастаз не всегда определяется на рентгенограммах или при осмотре пациента, так как межкостная мембрана выше синдесмоза обычно удерживает большеберцовую и малоберцовую кости вместе.
Анамнез часто без особенностей, однако нередко пациенты сообщают о том, что в момент травмы у них возникло ощущение какого-то щелчка при тыльном сгибании и выворачивании стопы. Отмечаются незначительный отек, а также боль в передневерхнем и задневерхнем отделах голеностопного сустава. Пациент предпочитает ходьбу с опорой на пальцы стопы. При обследовании выявляется болезненная точка над передними или задними связками. Может определяться некоторая болезненность и в медиальной части лодыжки, что обусловлено сопутствующим повреждением внутренней коллатеральной связки. При тяжелом повреждении определяется также напряженность в дистальной части малоберцовой и большеберцовой костей. Кроме того, билатеральное сдавление лодыжек вызывает боль, а также некоторое движение в поврежденной области. Рентгенологические изменения могут отражать только отек мягких тканей в области медиальной части лодыжки (или над ней) и над латеральной частью лодыжки до середины диафиза малоберцовой кости. Это весьма серьезное повреждение со значительными отдаленными последствиями. Целесообразно проведение теста с форсированным тыльным сгибанием стопы в положении пациента лежа на спине или стоя. При этом наблюдается возникновение боли и расхождение берцовых костей.
Рентгенологические изменения при повреждении связок голеностопного сустава
Для оценки повреждений голеностопного сустава всегда выполняются снимки в стандартных проекциях, при этом рентгенологические находки могут быть весьма неожиданными. Если на стандартных снимках обнаруживается отрывной, косой или спиральный перелом, а также поперечный или диафизный перелом в дистальном отделе берцовых костей, то имеется также разрыв соответствующих связок. В таких случаях нет необходимости в проведении рентгенологического исследования голеностопного сустава при форсированном изменении положения стопы. Однако такое исследование показано при подозрении на нестабильность или при ее рентгенологическом выявлении по асимметричности суставной линии и по другим признакам.
Признак смешения кости кпереди на ранних стадиях может определяться при рентгенологическом или рентгеноскопическом исследовании. Существуют определенные трудности в установлении ориентиров, позволяющих выявить смешение таранной кости. Хотя разные авторы используют при этом различные соотносительные точки, принято считать, что ее смешение кпереди относительно заднего края пяточной кости более чем на 3 мм является значительным. Смещение же более чем на 1 см служит безусловным показанием к вправлению. В случае каких-либо сомнений проводится сравнительное исследование с получением рентгенограмм контралатерального голеностопного сустава в аналогичных проекциях и положениях при том условии, что этот сустав не был травмирован в прошлом.
Тест с определением смешения таранной кости при повреждении системы медиальных или латеральных связок также не является слишком чувствительным ввиду вариабельности смещения таранной кости у здоровых людей и даже в двух нормальных голеностопных суставах у одного человека. Кроме того, боль, спазм и отек могут помешать адекватной оценке состояния сустава. К тому же усилия, прилагаемые врачом при проведении этого теста, как и при тестировании с передним смещением, невозможно стандартизировать. Однако если смещение таранной кости превышает 5°, то тест можно считать положительным. Если же смещение составляет более 25°, то патология определенно имеет место. Разница смешения таранной кости в 5-10° в поврежденном и неповрежденном суставах, вероятно, в большинстве случаев может считаться значительной.
Артрография голеностопного сустава при ее проведении опытным специалистом выполняется просто и быстро. Исследование должно проводиться в пределах 24-48 часов, так как позднее формирование сгустков может препятствовать выходу контрастного вещества из полости сустава. Нахождение контраста за пределами сустава обычно указывает на разрыв. Однако и у здоровых людей наполнение контрастным веществом сухожильных влагалищ длинных сгибателей пальцев и большого пальца отмечается в 20 % случаев, влагалищ малоберцовых мышц - в 14 % случаев, а наполнение пространства таранно-пяточного сустава - в 10 %. Оценка состояния пяточно-малоберцовой связки стандартными артрографическими методами связана с высокой частотой лож неотрицательных результатов.
Классификация повреждений связок
Выделяют три степени повреждения связок. Повреждение первой степени - это растяжение или микроскопические разрывы связки, вызывающие локальную болезненность и минимальный отек. При этом нагрузка вполне переносима, а на рентгенограммах нет отклонений от нормы.
При повреждении второй степени наблюдаются тяжелое растяжение и частичный разрыв связки, которые вызывают значительную болезненность, умеренный отек и умеренную боль при нагрузке. Рентгенограммы в стандартных проекциях малоинформативны. Однако при изменении положения стопы обнаруживается потеря функции связки, что определяется по аномальному соотношению таранной кости и вилки сустава.
Третья степень повреждения устанавливается при полном разрыве связок. Пациент неспособен переносить нагрузку; отмечается выраженная болезненность и отек, а иногда и деформация сустава. На стандартных рентгенограммах выявляется нарушение соотношения таранной кости и суставной вилки. Снимки, выполняемые при нагрузке на сустав, обычно не требуются, однако при наличии полного разрыва они почти всегда бывают положительными, если тестирование осуществляется правильно.
Проблема лечения повреждений голеностопного сустава широко обсуждается. Повреждение связок первой степени можно лечить с помощью тугой повязки, возвышенного положения конечности и обкладывания льдом. Аппликация льда в течение 15 минут вызывает местную анестезию, позволяя выполнять ряд движений в суставе, после упражнений лед вновь накладывается на 15 минут. Такие аппликации назначаются до четырех раз в сутки до тех пор, пока у пациента не восстановится безболезненная нормальная функция в суставе. Решение о нагрузке принимается индивидуально. В случае повреждения связок первой степени у спортсменов полное возобновление привычной активности не разрешается до тех пор, пока пострадавший не сможет совершить короткую пробежку, не прихрамывая, бегать с нормальной скоростью по кругу или фигурным дорожкам в виде восьмерки, не ощущая боли, и наконец, не сможет согнуть стопу под прямым углом, не испытывая при этом боли.
Повреждения связок второй степени лучше всего лечатся холодовыми аппликациями по методике, описанной выше, и иммобилизацией. В случае обширного отека лонгеты, костыли, обкладывание льдом и соответствующее позиционирование конечности используются вплоть до спадения отека; затем обычно рекомендуется иммобилизация лонгетой для ходьбы сроком на 2 недели с последующим 2-недельным применением шарнирной лонгеты.
Лечение повреждений связок третьей степени спорно. Вопрос о консервативном или оперативном лечении должен решаться индивидуально с участием специалистов. Необходимо проведение ряда консультаций с травматологом; это позволит обеспечить соответствующую диагностику и надлежащее лечение и предупредить неблагоприятные отдаленные последствия травмы.
Группы более значительно возросли темп шагов и расчетная скорость ходьбы. Все это свидетельствует о том, что достигнутый в результате физической реабилитации уровень физической подготовленности больных после лечения травм голеностопного сустава способствовал приобретению более устойчивых навыков ходьбы. В целом по окончании педагогического эксперимента 7 пациентов эконтрольной группы ходили...
Наличием параллельной суставной шели и ровных костных поверхностей, образующих сустав. Это достигается иммобилизацией или хирургической коррекцией. В большинстве случаев повреждения голеностопного сустава хорошо поддаются консервативному лечению. Начальным показанием к оперативному лечению служит невозможность удержания таранной кости в анатомически правильном положении по отношению к кост ...
На конечность. Рекомендуется ношение ортопедической обуви и эластичного бинта. Трудоспособность обычно восстанавливается через 5-6 месяцев. Лечение свежих повреждений голеностопного сустава с применением скелетного вытяжения. Скелетным вытяжением лечат переломы лодыжек с большим смещением отломков и отеками, при которых закрытая репозиция не удается, а проведению оперативною лечения мешает...


ГЛАВА 3. Роль и средства адаптивной физкультуры в лечении травм и повреждений голеностопного сустава 3.1 Характеристика адаптивно-физической реабилитации при переломах костей лодыжки голени Итак, какова же роль адаптивной физкультуры при реабилитации голеностопного сустава. Прежде всего, следует разобраться с тем. Что же представляет собой адаптивная физкультура. Адаптивно-физическая...
) - совокупность сведений, получаемых при медицинском обследовании путём расспроса самого обследуемого и/или знающих его лиц Изучение анамнеза, как и расспрос в целом, не просто перечень вопросов и ответов на них. От стиля беседы врача и больного зависит та психологическая совместимость, которая во многом определяет конечную цель - облегчение состояния пациента.
Данные анамнеза (сведения о развитии болезни , условиях жизни, перенесённых заболеваниях, операциях , травмах , беременностях , хронической патологии, аллергических реакциях, наследственности и др.) медицинский работник выясняет с целью их использования для диагностики , выбора метода лечения и/или профилактики . Сбор анамнеза является одним из основных методов медицинских исследований. В некоторых случаях, в совокупности с общим осмотром, он позволяет точно поставить диагноз без дальнейших диагностических процедур. Сбор анамнеза - это универсальный метод диагностики , применяемый во всех областях медицины.
Виды анамнеза (список не полон)
Анамнез болезни (новолат. Anamnesis morbi )
Начало заболевания, динамика симптомов с момента начала заболевания до момента обращения, с какими факторами пациент связывает данное заболевание, какие исследования и какое лечение проводилось и каковы результаты и т.п.
Анамнез жизни (новолат. Anamnesis vitae )
Перенесённые ранее заболевания, существующая хроническая патология со стороны различных органов и систем органов, операции, травмы и т.п. А также где проживает и в каких условиях.
Акушерский анамнез
Были ли ранее беременности, как протекали, каков их исход.
Гинекологический анамнез
Перенесённые гинекологические заболевания и операции на женских половых органах, менструальный цикл , его особенности, периодичность, болезненность и т.п.
Семейный анамнез
Наличие подобных симптомов у кровных родственников , наследственные заболевания и т.п.
Аллергологический анамнез
Аллергические реакции, в том числе на лекарственные средства, вакцины, пищевые продукты, растения и т.п. Характер проявлений при развитии аллергии.
Анамнез характера питания больного
Сбор сведений о характере съеденной пищи , частоте её употребления и режиме питания на протяжении определённого промежутка времени (обычно 2-5 дней). Подобные сведения позволяют врачу сформировать простые рекомендации, связанные с питанием.
Страховой (Экспертный) анамнез
Наличие/отсутствие полиса ОМС (ДМС), срок нетрудоспособности по каким-либо причинам за последние 12 месяцев («сколько времени состоял на больничном листе»).
Ссылки
- // Энциклопедический словарь Брокгауза и Ефрона : В 86 томах (82 т. и 4 доп.). - СПб. , 1890-1907.
Wikimedia Foundation . 2010 .
Синонимы :- Гонфалоньер
- Ла-Риоха
Смотреть что такое "Анамнез" в других словарях:
АНАМНЕЗ - (от греч. anamnesis воспоминание), представляет собой мед. биографию больного, излагаемую по периодам жизни. По А. можно установить, как реагировал организм б ного на все те внешние условия жизни и вредности, которые были в его прошлом. Анамнез… … Большая медицинская энциклопедия
АНАМНЕЗ - результат опроса больного со сведениями о его прежней жизни, ходе болезни, самочувствии и прочем, записанный на память. Полный словарь иностранных слов, вошедших в употребление в русском языке. Попов М., 1907. АНАМНЕЗ сведения о прежнем состоянии … Словарь иностранных слов русского языка
АНАМНЕЗ Современная энциклопедия
Анамнез - (от греческого anamnesis воспоминание), сведения о больном (анамнез жизни) и его заболевании (анамнез болезни), собранные при опросе больного и (или) знающих его лиц, с целью установления диагноза, прогноза болезни, выбора оптимальных методов ее… … Иллюстрированный энциклопедический словарь
анамнез - а, м. anamnèse f. <гр.anamnesis воспоминание. Сведения об условиях жизни, перенесенных заболеваниях, истории развития болезни, полученные от больного или его близких. БАС 2. Лекс. Южаков:анамнез; СИС 1937:анамне/з; БАС 1 1948: ана/мнез … Исторический словарь галлицизмов русского языка
анамнез - (неправильно анамнез). Произносится [анамнэз] … Словарь трудностей произношения и ударения в современном русском языке
Анамнез - составная часть врачебного обследования информация, перечень сведений о ходе болезни, перенесенных ранее заболеваниях, травмах, оперативных вмешательствах, остаточных явлениях. Наиболее ценны сведения о заболеваниях, связанных с нервной, сердечно … Словарь бизнес-терминов
АНАМНЕЗ - [нэ ], а, муж. (спец.). Совокупность медицинских сведений, получаемых путём опроса обследуемого, знающих его лиц. Аллергический а. Психиатрический а. | прил. анамнестический, ая, ое. Толковый словарь Ожегова. С.И. Ожегов, Н.Ю. Шведова. 1949 1992 … Толковый словарь Ожегова
анамнез - сущ., кол во синонимов: 1 сообщение (87) Словарь синонимов ASIS. В.Н. Тришин. 2013 … Словарь синонимов
Анамнез - сведения о жизни человека, перенесенных им заболеваниях, их начале и течении, данные о профессиональной, психической и физической работоспособности работника, его поведении в коллективе и семье...
Catad_tema Боль в спине - статьи
Пациент с острой болью в нижней части спины в общей практике
Боль в нижней части спины (БНЧС) – чрезвычайно распространенный симптом, с которым неврологи, терапевты и семейные врачи сталкиваются практически ежедневно.
В зависимости от длительности БНЧС подразделяется на острую, подострую и хроническую. БНЧС считается острой, если продолжается 6 нед или менее, подострой – если продолжается 6–12 нед. Хроническая боль длится более 12 нед. В зависимости от продолжительности боли можно предполагать прогноз: 60% больных с острой БНЧС возвращаются к работе в течение месяца, 90% – в течение 3 мес.
Причины БНЧС различны. Для удобства их принято группировать в 3 категории: потенциально опасные заболевания, ишиалгия и неспецифические болевые симптомы, вызванные механическими причинами.
Потенциально опасные заболевания
В эту группу входят опухоли, инфекции, травмы позвоночника, а также синдром “конского хвоста”. Заподозрить их можно во время сбора анамнеза и физикальном обследовании (табл. 1). При этих заболеваниях требуется немедленное дообследование и лечение.
Ишиалгия
Боль при ишиалгии иррадиирует в ногу и соответствует зоне иннервации сдавленного корешка или нерва. Иногда боль локализуется только в ноге. Чаще всего страдают корешки L5 и S1 (рис. 1). Ишиалгия часто сопровождается крайне выраженным болевым синдромом, но в большинстве случаев проходит при консервативной терапии. Иногда показано оперативное лечение.
Неспецифическая боль в спине, вызванная механическими причинами
Некоторые пациенты отмечают боли, локализованные только в спине, не связанные с корешковыми симптомами или какими-либо серьезными заболеваниями. К этой категории относятся “механические” БНЧС. Улучшение состояния пациента достигается при консервативном лечении.
Основой дифференциальной диагностики является сбор анамнеза и физикальное исследование.
Анамнез
Диагностика при БНЧС требует тщательного сбора анамнеза. Механические причины острой БНЧС вызывают дисфункцию мышечно-скелетных структур и связочного аппарата. Боль может исходить из тканей межпозвоночного диска, суставов и мышц. Прогноз у боли механического происхождения, как правило, благоприятный.
Вторичная боль требует поиск и лечение основного заболевания. Вторичная боль встречается гораздо реже, чем боль, вызванная механическими причинами. Вторичную БНЧС можно заподозрить у лиц моложе 20 и старше 50 лет. Клинические симптомы, способствующие диагностике, перечислены в табл. 1. Более редкие причины вторичной острой БНЧС, не вошедшие в таблицу, – это метаболические поражения костей, отраженная боль бри заболеваниях органов брюшной полости, забрюшинного пространства и таза, болезнь Педжета, фибромиалгия, психогенные боли.
Тревожные симптомы, которые должны насторожить врача и потребовать дальнейшего обследования, перечислены в таблице 2.
Физикальное исследование
Походка и осанка
Оценка походки и осанки необходима у всех пациентов с жалобами на БНЧС. Сколиоз может быть функциональным, но может и указывать на спазм мышц или нейрогенные расстройства.
При поражении корешка L5 возникают затруднения при ходьбе на птяках, при поражении корешка S1 – на носках.
Объем движений
Следует оценить, как пациент совершает наклоны вперед, разгибание, наклоны вбок и вращение верхней половиной туловища. Боль при наклонах вперед наблюдается чаще и обычно связана с механическими причинами. Если боль возникает при разгибании позвоночника, следует рассмотреть возможность стеноза позвоночного канала (рис. 2). К сожалению, оценка объема движений имеет ограниченное диагностическое значение, хотя и полезна для оценки эффективности лечения.
Пальпация и перкуссия позвоночника
Боль при пальпации и перкуссии остистых отростков позвоночника может указывать на наличие перелома или инфекции позвонка. Пальпация паравертебрального пространства позволяет очертить болезненные зоны и выявить мышечный спазм.
Ходьба “пятка-носок” и проба с приседаниями
Неспособность переступать с пятки на носок или совершать приседания характерна для синдрома конского хвоста и других неврологических расстройств.
Пальпация седалищной вырезки
Болезненность при пальпации седалищной вырезки с иррадиацией в ногу указывает на раздражение седалищного нерва.
Пробы с поднятием выпрямленной ноги (провокационные пробы)
Больной лежит на спине, врач поднимает его выпрямленную ногу на стороне поражения. Следует оценить угол подъема ноги. Появление боли в интервале 30–60o указывает о положительном симптоме Ласега. Сгибание ноги в коленном суставе должно уменьшить боль, а сдавление подколенной области – усилить ее. Надавливание на коленный сустав выпрямленной и поднятой ноги с одновременным тыльным сгибанием стопы также приведет к усилению боли.
Проба с поднятием прямой ноги дает положительный результат у 95% больных с грыжей диска; однако она положительна и у 80–90% больных, у которых на операции не находят каких-либо признаков протрузии диска. Другая проба – с поднятием прямой ноги, противоположной стороне поражения (так же, как и в предыдущем тесте, считается положительной при появлении боли) – менее чувствительна, но гораздо более специфична для диагностики грыжи диска.
Рефлексы, мышечная сила и чувствительность
Исследование коленных и голеностопных (ахилловых) рефлексов у больных с корешковыми симптомами часто помогает топическому диагнозу.
Ахиллов рефлекс ослабевает (выпадает) при грыже диска L5–S1. При грыже диска L4–L5 сухожильные рефлесы на ногах не выпадают. Ослабление коленного рефлекса возможно при радикулопатии L4 корешка у пожилых пациентов со стенозом позвоночного канала. Грыжи диска на уровне L3–L4 встречаются очень редко.
Слабость при разгибании большого пальца и стопы указывает на вовлечение корешка L5 (рис. 4). Для поражения корешка S1 характерен парез икроножной мышцы (больной не может ходить на носках).
Оценка чувствительности кожи голени и стопы (рис. 4) также позволяет оценить уровень поражения. Радикулопатия S1 вызывает гипестезию по задней поверхности голени и наружному края стопы. Сдавление корешка L5 приводит к гипестезии тыльной поверхности стопы, большого пальца и I межпальцевого промежутка.
Быстрое неврологическое обследование
При первичном обращении пациента с БНЧС и корешковыми симптомами неврологическое обследование может быть ограничено лишь несколькими тестами: оценкой силы тыльного сгибания/разгибания стопы и большого пальца (как вариант – ходьба на носках и пятках), коленного и ахиллового рефлексов, проверкой чувствительности стопы и голени, а также пробой Ласега. Такое сокращенное обследование позволяет выявить клинически значимую радикулопатию, связанную с грыжей диска поясничного отдела позвоночника. Если через месяц улучшение не наступает, необходимо дальнейшее обследование или направление к специалисту. При прогрессировании симптомов обследование должно быть проведено безотлагательно.
Рис. 1.
Вырианты сдавления корешков спинного мозга на поясничном уровне позвоночника
 |
 |
Таблица 1.
Причины БНЧС
|
Заболевания |
Ключи к диагнозу |
|
Неспецифическая БНЧС, вызванная механическими причинами: заболевания и повреждения костно-суставного и мышечно-связочного аппаратов |
Боль локализуется в люмбосакральной области, нет корешковых симптомов |
|
Ишиалгия (чаще грыжа диска L4-L5 и L5-S1) |
Корешковые симптомы со стороны нижних конечностей, положительный тест с поднятием выпрямленной ноги (прием Ласега) |
|
Перелом позвоночника (компрессионный перелом) |
Предшествующая травма, остеопороз |
|
Спондилистез (соскальзывание тела вышележащего позвонка, чаще на уровне L5-S1 |
Физическая нагрузка и занятия спортом - частые провоцирующие факторы; боли усиливается при разгибании спины; рентгенография в косой проекции выявляет дефект межсуставной части дужек позвонка |
|
Злокачественные заболевания (миеломная болезнь), метастазы |
Необъяснимая потеря массы тела, лихорадка, изменения при электрофорезе белков сыворотки, злокачественные заболевания в анамнезе |
|
Заболевания соединительной ткани |
Лихорадка, увеличение СОЭ, антинуклеарные антитела, склеродерма, ревматоидный артит |
|
Инфекции (дисцит, туберкулез и остеомиелит позвоночника, эпидуральный абсцесс) |
Лихорадка, введение препаратов парентерально, туберкулез в анамнезе или положительная туберкулиновая проба |
|
Аневризма брюшного отдела аорты |
Больной мечется, боли не уменьшаются в покое, пульсирующая масса в животе |
|
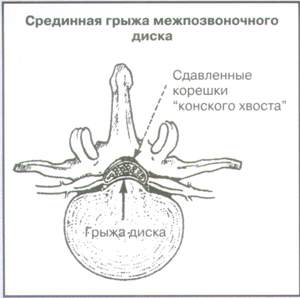
Синдром “конского хвоста” (опухоль, срединная грыжа диска, кровоизлияние, абсцесс. опухоль |
Задержка мочи, недержание мочи или кала, седловидная анестезия, выраженная и прогрессирующая слабость нижних конечностей |
|
Гиперпаратиреоз |
Постепенное начало, гиперкальциемия, камни в почках, запоры |
|
Анкилозирующий спондилит |
В большинстве случаев мужчины 3-го десятилетия жизни, утренняя скованность, положительный HLA-В27 антиген, увеличение СОЭ |
|
Нефролитиаз |
Коликообразные боли в боковых отделах с иррадиацией в пах, гематурия, невозможность найти удобное положение тела |
Рис. 2.
Cтеноз позвоночного канала

За счет разрастания остеофитов канал приобрел характерную форму трилистника. Возможное в этом случае сдавление как отдельного корешка, так и корешков конского хвоста приводит к моно– или полирадикулопатии. Нередко при стенозе позвоночного канала возникает псевдоперемежающая хромота: боль в пояснично-крестцовой области (возможно в ягодицах и ногах) появляется во время ходьбы и проходит, когда больной садится.
Таблица 2.
Тревожные симптомы при острой БНЧС
Анамнез Физикальное обследование |
Таблица 3.
Показания к рентгенографии при острой БНЧС
Рис. 3.
Седловидная анестезия

Седловидная анестезия часто является проявлением синдрома конского хвоста, который помимо анестезии может включать в себя: двустороннюю ишиалгию, внезапное появление задержки или недержания мочи, недержание кала, нижний вялый парапарез.
Рис. 4.
Симптомы поражения корешков L4-S1
Таблица 4.
Критерии Waddel
Неадекватная реакция |
|
|
Болезненность |
Поверхностная (при незначительном надавливании) и несоответствующая анатомическим структурам |
|
Симуляция |
Вертикальная нагрузка на голову стоящего пациента вызывает БНЧС |
|
Пассивная ротация плечевого пояса и таза в одной плоскости вызывает БНЧС |
|
|
Несоответствие симптомов |
Несоответствие между симптомами при проведении пробы с поднятием выпрямленной ноги в положении сидя и лежа |
|
Региональные расстройства |
|
|
Мышечная слабость |
По типу “зубчатого колеса” |
|
Чувствительность |
Утрата чувствительности, не соответствующая дерматому |
|
Чрезмерная реакция пациента |
Чрезмерное гримасничанье, говорливость или тремор при обследовании |
Лабораторные тесты
Как правило, на начальных этапах обследования пациентов с острыми БНЧС лабораторные исследования не нужны. При подозрении на опухоль или инфекционный процесс необходимы общий анализ крови и СОЭ. Другие исследования крови рекомендуются только при подозрении на какое-либо первичное заболевание, например, анкилозирующий спондилит или миелому (анализ на HLA-B27 и электрофорез белков сыворотки соответственно). При подозрении на патологию мочевыводящих путей показан общий анализ мочи.
Для выявления метаболических заболеваний костей определяют уровни кальция, фосфатов и активность щелочной фосфатазы.
Рентгенологическое исследование
Показания к проведению рентгенографического исследования при острой БНЧС перечислены в табл. 3.
Проводить ренгенографию позвоночника всем больным с БНЧС не имеет смысла, так как те или иные изменения можно обнаружить практически у всех пациентов. На ренгенограмме пациента не предъявляющего жалоб на боли в спине могут быть выраженные изменения (остеохондроз, деформирующий остеоартроз, сакрализация или люмбализация позвонков). Напротив, у пациента с БНЧС изменения могут быть минимальными.
Если имеет место синдром конского хвоста или прогрессирующая мышечная слабость, показано проведение компьютерной томографии, магнитно-резонансной томографии, миелографии. Проведение этих исследований целесообразно также при подготовке к хирургическому вмешательству.
Лечение
Большинству пациентов с острой БНЧС показано лишь симптоматическое лечение. При этом, около 60% пациентов отмечают улучшение в течение первых 7 дней лечения и подавляющее большинство – в течение 4 нед. Пациентов следует проинструктировать, что в случае ухудшения двигательных или сенсорных функций, усиления боли, появления расстройств функций тазовых органов им следует незамедлительно обратиться к врачу повторно для продолжения обследования.
По мере уменьшения болей пациентов следует постепенно возвращать к нормальной деятельности. Показано, что сохранение активности в пределах, которые позволяет боль, способствует более быстрому выздоровлению, чем постельный режим или иммобилизация поясничного отдела.
Пациентам с такой патологией помогают также умеренные физические упражнения с минимальной нагрузкой на спину.
Лекарственные средства, применяемые при острой БНЧС, включают нестероидные противовоспалительные средства (НПВС) и парацетамол. Возможно также использование миорелаксантов. Показано, что пациенты, принимающие опиоидные анальгетики, возвращаются к нормальной деятельности не быстрее, чем принимающие НПВС или парацетамол. Миорелаксанты оказывают больший обезболивающий эффект, чем плацебо, но не имеют преимуществ перед НПВС. Пероральные глюкокортикоиды и антидепрессанты не оказывают эффекта у таких больных, и их применение не рекомендуется.
В настоящее время появились новые препараты, воздействующие непосредственно на уровне спинного мозга, что позволяет избежать множества нежелательных явлений, характерных для перечисленных выше групп препаратов. Первым представителем нового класса веществ избирательных активаторов калиевых каналов нейрона (SNEPCO = selective neuronal potassium channel opener) является флупиртин
i
. Он обладает сочетанием болеутоляющих и миорелаксирующих свойств, что особенно важно при лечении болей опорно-двигательного аппарата и мышечных спазмов.
Наибольший эффект от флупиртина следует ожидать при болевых синдромах, патогенез которых является как бы зеркальным отражением свойств препарата. Учитывая, что он обладает как обезболивающим, так и миорелаксирующим действием, то это те острые и хронические заболевания, при которых боли вызываются мышечным спазмом, в особенности боли опорно-двигательного аппарата (шеи и спины), мышечные спазмы при заболеваниях суставов.
В отличие от традиционно применяемых обезболивающих средств (НПВС, опиоидных анальгетиков, миорелаксантов), он не ингибирует циклооксигеназу, не обладает опиоидным и общерасслабляющим действием и, следовательно, свободен от присущих этим веществам побочных эффектов.
В нескольких рандомизированных исследованиях продемонстрирована эффективность мануальной терапии. У некоторых пациентов может оказаться полезным ношение в обуви специальных стелек или супинаторов. А вот упражнения по “растягиванию” позвоночника, чрескожная электростимуляция, инъекции в триггерные точки или в межпозвоночные суставы и акупунктура обычно не оказывают эффекта. Некоторым пациентам, у которых консервативная терапия не дает эффекта и ограничивающие активность симптомы сохраняются через месяц лечения, может быть показано хирургическое лечение.
Пациенты, у которых уже при первом обращении к врачу выявлены симптомы, перечисленные в табл. 2, нуждаются в скорейшем дообследовании и квалифицированном лечении.
Сложности диагностики при острой БНЧС Литература:
Иногда жалобы на острую БНЧС обусловлены неорганическими причинами. Психосоциальные причины могут быть экономического (например, увеличение финансовой компенсации за время нетрудоспособности) или социального (неудовлетворенность работой) характера. В случае если есть подозрение на психосоциальные факторы, врач может попросить больного отметить на фигуре, изображающей человеческое тело, распространение боли. Если распространение боли не соответствует анатомическим ориентирам, психогения высоковероятна. Существует также комплекс критериев Waddel (табл. 4), которые легко можно провести во время обычного физикального исследования. G. Waddel отметил, что у большинства пациентов с БНЧС органического происхождения этих критериев нет либо выявляется только один критерий. Если же пациент имеет три и более критериев Waddel, с большой степенью уверенности можно говорить о психогенной БНЧС или симуляции.
Bratton R.L. Assessment and management of acute low back pain. American Family Physician, 1999; 60 (8): 2299–2306.
Материал подготовлен Р.И. Елагиным, канд. мед. наук,
кафедра клинической фармакологии ММА им. И.М. Сеченова
Катадолон® - Досье препарата
Исторически в развитии хирургии основное значение имело лечение повреждений. И до сих пор повреждения (травма) являются одним из самых больших и разнообразных разделов хирургии.
ПОНЯТИЕ О ТРАВМЕ, ТРАВМАТИЗМЕ, ИСТОРИЯ ТРАВМАТОЛОГИИ
Основные понятия Определения
Травма (греч trauma - повреждение) - одномоментное воздействие внешнего фактора, вызывающего в тканях местные анатомические и функциональные нарушения, сопровождающиеся общими реакциями организма.
Травматология - наука о травмах.
Травматизм - совокупность травм на определённой территории (в стране, городе и т.д.) или среди определённого контингента людей (в сельском хозяйстве, на производстве, в спорте и т.д.).
Травматизм подразделяют на производственный и непроизводственный. Такое разделение имеет важные социальный и юридический аспекты. Если непроизводственный травматизм является в какой-то степени проблемой, несчастьем пострадавшего, то при производственной травме определённую долю вины несёт предприятие, организация, где она произошла. Производственный травматизм обычно бывает следствием несоблюдения на предприятии правил техники безопасности. Поэтому руководство производства может получить серьёзные административные и материальные взыскания. В частности, по решению суда предприятие может быть вообще закрыто, а при грубых нарушениях правил техники безопасности его владельцы могут нести и уголовную ответственность. Кроме того, предприятие в большинстве случаев полностью оплачивает расходы по лечению пострадавшего, выплачивает специальную пенсию и компенсацию.
В России производственной считают травму, полученную на рабочем месте при исполнении служебных обязанностей, а также при дороге на работу и с работы. При этом если травма получена на госу- дарственном предприятии, с первого дня пострадавшему выписывают листок нетрудоспособности со 100% оплатой (в отличие от непроизводственной, бытовой травмы, когда лист нетрудоспособности выдают с 6-го дня и оплачивают в соответствии с принятыми в отрасли правилами: стаж работы, должность и пр.).
В зависимости от рода деятельности, места и обстоятельств, при которых была получена травма, выделяют бытовой, транспортный, промышленный (сельскохозяйственный, войсковой и пр.), спортивный виды травматизма. Отдельно следует выделять боевые повреждения, полученные военнослужащими и мирным населением во время войн и военных конфликтов.
Статистика
О важности лечения пациентов с различными повреждениями свидетельствуют следующие факты. По уровню летальности травматизм обычно занимал 2-3-е место после смертности от заболеваний сер- дечно-сосудистой системы, наряду с онкологическими заболеваниями. В последние же годы уровень летальности от травм выходит на второе место.
Травматизм занимает третье место среди всех причин нетрудоспособности. У мужчин травмы встречаются вдвое чаще, чем у жен- щин, а у молодых людей до 40 лет занимают первое место в структуре общей заболеваемости.
До 8-10% пациентов с травмами нуждаются в госпитализации.
Смертность от различных травм на 100000 населения в России составляет около 230 человек, в США - около 80, в европейских странах - 40-50.
В России примерно половину всех случаев составляет бытовой травматизм, транспортный - около 40%, производственный - 5-6%.
Частота травм значительно выше у лиц, страдающих алкоголизмом.
История травматологии
Первые сведения о методах лечения переломов и их результатов были получены благодаря раскопкам археологов. Так при анализе 36 скелетов неандертальцев с последствиями переломов (более 10000 лет до н.э.) лишь у 11 были обнаружены неудовлетворительные результаты лечения. В Египте при раскопках пирамид (2500 лет до н.э.) были
найдены мумии со следами срастающихся переломов костей конечностей, заключённых в футляр из пальмовых листьев. Труды, посвя- щённые вопросам травматологии, - «О переломах», «О суставах», «О рычагах» - ещё в IV веке до н.э. оставил для нас великий учёный Гиппократ. Сохранились также чертежи его аппаратов для сопоставления отломков костей, а способ правления вывиха плеча по методу Гиппократа до сих пор широко применяют на практике.
В древнем Риме (I-II век н.э.) Корнелий Цельс описал технику операций на костях и предложил для этого специальные инструмен- ты, а Клавдий Гален, изучая вопросы повреждёний и деформации скелета, ввёл такие термины, как «лордоз», «кифоз» и «сколиоз».
Большой вклад в развитие травматологии и ортопедии внёс Амбруаз Паре (1510-1590). Он ввёл специальные приспособления для иммобилизации и впервые уделил внимание вопросам коррекции деформаций (корсет, специальная обувь) и протезирования, заложив тем самым основы ортопедии.
Значительное накопление описательных сведений о различных повреждениях и деформациях скелета подготовило появление в 1741 г. двухтомного труда декана медицинского факультета Парижского университета Андри, ставшего первым руководством по ортопедии, а приведённый им рисунок с изображением способа выпрямления изогнутого молодого деревца путём его фиксации к прямой жерди (рис. 11-1) стал с тех пор эмблемой ортопедии.
Рис. 11-1 . Выпрямляемое дерево - эмблема ортопедии (рису- нок из книги Андри)
Первая костоправная школа на Руси была основана в 1654 г. в Москве при аннкорском приказе. В 1767 г. Петром I в Москве была создана Медико-хирургическая школа, на занятиях в которой много внимания уделялось костоправным наукам.
Дальнейшее развитие травматологии в России было связано с московской и петербургской школами. Московскую возглавлял декан медицинского факультета университета Е.О. Мухин, разработавший множест- во способов консервативного и оперативного лечения травм. Его перу принадлежит первый учебник по травматологии на русском языке (1806).
В Петербурге в Медико-хирургической академии школу травматологов возглавил адьюнкт Х.Х. Соломон, большее внимание уделяв- ший развитию ортопедии.
Значительный вклад в развитие травматологии внёс Н.И. Пирогов (1810-1881). Им была разработана первая костно-пластическая ампутация, предложена «налепная алебастровая повязка» для лечения переломов и транспортировки раненых, во многом явившаяся прообразом современной гипсовой повязки.
Огромное значение для травматологии и ортопедии имело открытие в 1895 г. рентгеновских лучей, позволивших коренным образом улучшить диагностику повреждений и деформаций скелета.
В начале ХХ века в России сформировались две фундаментальные травматологические школы, во главе которых встали Г.И. Турнер и Р.Р. Вреден.
Г.И. Турнер в 1900 г. создал первую кафедру ортопедии, добился строительства ортопедической клиники при Медико-хирургической академии в Санкт-Петербурге, которая была открыта в 1913 г. Он же возглавил приют для бедных и калеченых детей, который в 1931 г. стал «Институтом восстановления трудоспособности физически дефектных детей им. Г.И. Турнера».
Р.Р. Вреден вошёл в мировую ортопедию как пионер оперативной ортопедии. Им предложено более 20 видов новых оперативных вмешательств на костях и суставах при самой разнообразной патологии. Р.Р. Вреден создал в Петербурге ортопедический госпиталь, ставший впоследствии институтом травматологии и ортопедии (в настоящее время Российский НИИ травматологии и ортопедии им. Р.Р. Вредена).
Технический прогресс обусловил качественное изменение травматологии и ортопедии в ХХ веке. Значительно расширился арсе- нал хирургических вмешательств. Были разработаны и с успехом применяются методы скелетного вытяжения, компрессионнодистракционного остеосинтеза, пластики костной ткани, оперативного лечения повреждёний и заболеваний позвоночника. Достижением последних десятилетий стало эндопротезирование суставов. Значительные успехи отмечены в протезировании конечностей. При этом следует отметить приоритетную роль в основных достижениях мировой травматологии и ортопедии отечественных учёных (Г.А. Илизаров, О.Н. Гудушаури, К.М. Сиваш, Я.Л. Цивьян, Г.С. Юмашев и др.).
Современная травматология
Изначальная причина происходящих в организме изменений при травме - воздействие какого-либо внешнего фактора. Характер это- го фактора может быть различным: механическая сила, высокая или низкая температура (термический фактор), электрический ток, радиоактивное излучение, химические вещества.
В прошлом травматология была огромной по объёму дисциплиной, охватывающей все проблемы диагностики и лечения самых разнообразных повреждений. В настоящее время из неё выделился ряд отдельных специализированных направлений, а само понятие и предмет травматологии заметно сузились.
Так, воздействие термического фактора, электрического тока, а также радиации и химических веществ приводят к возникновению ожогов (отморожений). Возникающие при этом в организме постра- давшего изменения оказываются настолько своеобразными, что их лечение требует специальной подготовки как медицинского персонала, так и стационаров, где оказывают помощь этому контингенту пациентов. В связи с этим лечение ожогов и отморожений выделилось из травматологии в отдельную дисциплину - комбустиологию.
Таким образом, предметом современной травматологии являются изменения в организме, происходящие при воздействии внешних факторов механического характера. Однако и при этом имеется ряд особенностей.
1. Повреждения внутренних органов обычно рассматривают в вопросах частной хирургии, так как методы их диагностики и лечения довольно специфичны и, прежде всего, определяются особенностями расположения, строения и функций поврежденных органов. Более того, пациенты с повреждениями внутренних органов обычно проходят лечение в соответствующих профильных отделениях. Так, пострадавших с повреждениями головного и спинного мозга лечат в отделении нейрохирургии, с повреждениями живота - в отделении неотложной или абдоминальной хирургии, с повреждениями груди - в отделении неотложной или торакальной хирургии, с повреждениями мочевыводящей и половой систем - в отделении урологии и т.д. В последнее время в связи с увеличением числа тяжёлых колоторезаных и огнестрельных ранений в крупных городах создаются спе- циализированные отделения торакоабдоминальной травмы, значительно отличающиеся от отделений чисто травматологического профиля. С учётом увеличения частоты сочетанных повреждений,
значительно отличающихся от изолированных травм отдельных анатомических областей не только тяжестью, но и подходами в организации лечения, в крупных стационарах также создаются специальные отделения с этим направлением.
2. Все травмы в зависимости от наличия повреждения покровных тканей делят на открытые и закрытые. При этом лечение открытых повреждёний, или ранений, является, прежде всего, общехирургической проблемой. Учение о ранах является основой работы любого хирурга, так как охватывает проблемы диагностики и лечения не только случайных механических повреждёний, но и операционных ран, гнойных ран и т.д. (см. главу 4).
С учётом перечисленных особенностей современных повреждёний и оказания помощи пострадавшим предметом травматологии в настоящее время по существу является диагностика и лечение механических повреждений мягких тканей и костей, то есть опорно-двигательного аппарата. В этом отношении к травматологии очень близка ортопедия.
Ортопедия (греч. ortos - прямой, pedie - дитя) - наука о распознавании и лечении нарушений развития, повреждёний и заболева- ний опорно-двигательного аппарата и их последствий.
Методы лечения в травматологии и ортопедии очень близки, если не сказать идентичны. Именно поэтому в настоящее время выделена специальность «травматология и ортопедия», больные травматоло- гического и ортопедического профилей проходят лечение в одних стационарах (или институтах), студенты на V курсе медицинского вуза также изучают дисциплину «травматология и ортопедия».
В настоящей главе рассмотрены исключительно вопросы повреждения опорно-двигательного аппарата. Проблемы диагностики и ле- чения повреждений внутренних органов практически не освещены, так как они подробно рассматриваются в учебниках по частной хирургии, военно-полевой хирургии и изучаются студентами на старших курсах.
Организация травматологической помощи
Организация оказания помощи пострадавшим от травм имеет огромное значение для достижения положительного конечного резуль- тата. Важно отметить необходимость раннего оказания помощи пострадавшему на месте происшествия, обеспечения преемственности лечебных мероприятий на последующих этапах и высокого качества специализированной помощи.
Оказание травматологической помощи складывается из следующих звеньев: первая помощь, эвакуация в лечебное учреждение, ам- булаторное и стационарное лечение, а также реабилитация.
Первая помощь
Оказание первой помощи может осуществляться как врачом или средним медицинским персоналом (врач или фельдшер скорой по- мощи или медпункта на предприятии), так и другими людьми в порядке само- и взаимопомощи. В связи с этим весьма важной оказывается роль санитарно-просветительной работы, повышение общей культуры населения. Навыками оказания первой помощи, кроме медицинских работников, должны владеть представители милиции, пожарной службы, служащие МЧС, военнослужащие, водители транспортных средств и пр.
В западных странах существует специальная система парамедицинской службы, основной задачей которой является оказание первой медицинской помощи на месте происшествия. Представители этой службы, так называемые «парамедики», не являются профессиональными медицинскими работниками, но все они проходят медицинскую подготовку в объёме около 200 ч по специальной программе. По этой же программе обучение проходят пожарники, полицейские, а также добровольцы, желающие пробрести навыки оказания первой медицинской помощи.
При оказании помощи на месте происшествия всегда целесообразно произвести обезболивание, осуществить транспортную иммо- билизацию, наложить повязку и пр. Особенно незаменима роль первой медицинской помощи при необходимости остановки наружного кровотечения и проведения базовой сердечно-лёгочной реанимации, так как фактор времени здесь имеет первостепенное значение для спасения жизни пострадавшего.
Эвакуация в медицинское учреждение
В некоторых случаях, особенно при лёгких травмах, оказания пострадавшему первой помощи бывает достаточно. Но значительно чаще пациенты нуждаются в оказании квалифицированной медицинской помощи, для чего их следует доставить в соответствующее лечебное учреждение. Обычно эвакуацией пострадавших занимается служба скорой помощи, реже их могут транспортировать представители милиции или частные лица (при дорожно-транспортных происшествиях и пр.).
При эвакуации пострадавшего в тяжёлом состоянии важно как можно быстрее доставить его в стационар, но при этом нельзя забывать о параллельном проведении инфузионной терапии, обезболивании, транспортной иммобилизации, если к их выполнению есть соответствующие показания.
Амбулаторное лечение
Далеко не все пострадавшие подлежат госпитализации: в 90% случаев пациентам, пострадавшим от травм, помощь может быть оказана в амбулаторном порядке.
Амбулаторное лечение травматологических больных осуществляют в специализированных травматологических пунктах. Они оснащены всем необходимым для выполнения рентгенологического обследования, первичной хирургической обработки раны, наложения обычных и гипсовых повязок и т.д.
В травматологическом пункте пострадавшим проводят комплексное лечение вплоть до их выписки на работу. Здесь же осуществляют долечивание пациентов после их выписки из травматологических стационаров.
Первичная амбулаторная помощь может быть оказана в приёмном покое травматологического стационара в том случае, если после обследования пациента не было выявлено показаний к его госпитализации.
Стационарное лечение
Стационарное лечение травматологических больных осуществляют в специализированных отделениях больниц, клиниках при кафедрах травматологии и ортопедии медицинских вузов, НИИ травматологии и ортопедии, крупнейшими из которых являются Российский институт травматологии и ортопедии им. Р.Р. Вредена в Санкт-Петербурге и Центральный институт травматологии и ортопедии (ЦИТО) в Москве. В этих центрах также проводят научно-методическую работу, подготовку и специализацию травматологов-ортопедов. В настоящее время в России насчитывается 80000 травматологических коек, что составляет 30% всех хирургических коек, имеются двенадцать НИИ травматологии и ортопедии, а также 73 кафедры этого профиля при медицинских вузах.
Реабилитация
Особенность заболеваний и повреждений опорно-двигательного аппарата - длительность лечения и восстановления утраченных
функций. В связи с этим возрастает роль реабилитации. Реабилитацию проводят в травматологических стационарах, травматологических пунктах и поликлиниках по месту жительства пациентов. Кроме того, существует множество специальных реабилитационных центров и специализированных санаториев, где предусмотрена возможность проведения комплекса реабилитационных мероприятий (массаж, специальные тренажёры, лечебная физкультура [ЛФК], физиотерапия, грязелечение и пр.).
Особенности обследования и лечения травматологических больных
При осмотре пострадавших с травмой необходимо соблюдать все правила обследования хирургических больных, придерживаясь общей схемы истории болезни (см. главу 10). Постановку диагноза также основывают на сборе жалоб и анамнеза, проведении объективного обследования с подробным изучением status localis и применении специальных способов диагностики. Более того, необходимо соблюдать тщательное ведение медицинской документации, так как многие бытовые и производственные травмы впоследствии становятся предметом судебных разбирательств. Но в то же время обследование травматологических больных имеет свои отличительные черты, что связано со следующими особенностями:
Пострадавших обычно обследуют в остром периоде, непосредственно после получения травмы на фоне болевого синдрома и стрессовой ситуации;
В ряде случаев пострадавшие нуждаются в оказании неотложной медицинской помощи по поводу последствий самой травмы (асфиксия, кровотечение, травматический шок и пр.) ещё до установления окончательного диагноза;
При исследовании состояния опорно-двигательного аппарата необходимо определение целой группы специальных симптомов.
Жалобы
При сборе жалоб и анамнеза врач может столкнуться с объективными трудностями, связанными с особенностями общего состояния пострадавшего. Эти сложности обычно обусловлены следующими причинами:
Тяжесть состояния пациента не позволяет осуществить сбор жалоб и анамнеза в той мере, которая необходима для постановки диагноза;
Состояние стресса, психического аффекта, алкогольного опьянения часто сопровождается неадекватной оценкой пациентом своих ощущений.
Среди жалоб у травматологических больных особого внимания заслуживают жалобы на боли и нарушение двигательной или опор- ной функции повреждённого сегмента конечности.
Боли непосредственно после травмы носят обычно интенсивный характер и достаточно чётко локализованы. Важным моментом является выяснение связи болевого синдрома с активными и пассивными движениями в области повреждения, нагрузкой.
Нарушение функций обычно выражается в ограничении движений, что может быть обусловлено как анатомическими повреждениями, так и болевым синдромом.
Следует обращать внимание на возможность самостоятельного передвижения, опоры на поврежденную конечность, что сразу мо- жет указать на тяжесть полученных повреждений.
Нельзя забывать о том, что повреждения могут вести к нарушению иннервации и кровоснабжения. Поэтому следует выяснить, нет ли у пострадавшего нарушений чувствительности, парестезии, судорог, похолодания конечностей и др.
Особенности сбора анамнеза
Существуют некоторые специфические особенности сбора анамнеза заболевания и анамнеза жизни у пострадавших.
При сборе anamnesis morbi большое значение имеют два понятия: механизм травмы и обстоятельства травмы.
Механизм травмы
Особенностью сбора анамнеза у травматологических больных является то, что время и причина развития патологического состояния, как правило, точно известны. Более того, в связи с принципиально одинаковым строением опорно-двигательного аппарата характер воз- никающих в организме нарушений во многом типичен и определяется величиной, точкой приложения и направлением действия внешней силы. Указанные факторы объединяют в понятие механизм травмы, который таким образом включает:
Величину внешней силы;
Точку приложения;
Направление действия;
Характер произошедших изменений.
Одинаковый механизм травмы приводит к развитию типичных повреждёний.
Пример 1. При ударе бампером автомашины в области голени пострадавшего возникает следующая ситуация: большая внешняя сила (движущийся автомобиль с большой массой) воздействует на диафиз большеберцовой кости (точка приложения) в направлении, перпендикулярном оси кости. Обычно при этом возникает поперечный перелом большеберцовой кости со смещением под углом и образованием треугольного отломка. Подобное повреждение получило название «бампер-перелом».
Пример 2. Падение с большой высоты на выпрямленные нижние конечности (внешняя сила = mg 2 , точка приложения - стопы, направление - ось туловища) часто приводит к компрессионному перелому поясничного отдела позвоночника, перелому пяточных костей, центральному вывиху бедра.
Пример 3. При падении, например, поскользнувшись зимой на улице, на вытянутую и отставленную в сторону верхнюю конечность происходит перелом лучевой кости в «типичном месте».
Подобных примеров можно привести множество. В ряде случаев пострадавшие могут ощущать и слышать хруст ломающихся костей, особенно при подворачивании или резком разгибании конечности и т.д.

Рис. 11-2. Механизм травмы при переломе лучевой кости в типичном месте: а - перелом типа Коллиса; б - перелом типа Смита
Обстоятельства травмы
Выяснение обстоятельств травмы, в отличие от её механизма, в меньшей степени способствует определению вида повреждения, но зато устанавливает важные сопутствующие детали в момент его возникновения. Имеет значение, произошла травма на работе или в быту, на улице или дома; связана ли с насильственными действиями, не связана ли с суицидальной попыткой, в каком состоянии находился пострадавший при получении травмы (психический аффект, алкогольное опьянение, охлаждение), имеет значение сте- пень загрязнения раны и пр. Непременно следует выяснить, что случилось с пострадавшим после воздействия силы (терял ли сознание, мог ли подняться, идти), оказывалась ли первая помощь и в каком виде.
Недооценка обстоятельств травмы может привести к диагностическим ошибкам. Так, если после падения с высоты пострадавший мог идти или бежать, вряд ли у него могут быть серьёзные повреждения костей (переломы, вывихи). Но если подобное произошло в состоянии выраженного алкогольного опьянения или психического возбуждения, наличие серьёзных повреждёний весьма вероятно.
Особенности истории жизни
Собирая anamnesis vitae, кроме общих положений, необходимо выяснить, часто ли у пострадавшего в прошлом бывали травмати- ческие повреждения. Наличие частых переломов, например если человек не спортсмен, свидетельствует о хрупкости костей, что может быть обусловлено определёнными нарушениями обмена (гиперпаратиреоз), длительной гормональной терапией и др. Кроме того, всегда следует помнить о возможности так называемого патологического перелома, произошедшего вследствие основного заболевания с поражением костной ткани. Поэтому следует убедиться в отсутствии у больного в анамнезе онкологического заболевания, перенесённого остеомиелита, а также туберкулёза, сифилиса.
Определённое прогностическое значение имеет то, как в прошлом происходило срастание переломов, заживление ран, имеются ли какие-либо отягощающие процесс заживления дополнительные факторы (сахарный диабет, иммунодефицит, анемия, недостаточность кровообращения и др.).
Особенности объективного исследования больного
Объективное обследование пострадавшего имеет свои особенности, связанные с тем, что оно проводится в остром периоде, когда особенно выражен болевой синдром, а также могут быть угрожающие жизни последствия самой травмы.
Оценка тяжести состояния
Большое значение имеет оценка общего состояния пациента. При тяжёлых механических повреждениях всегда следует ожидать возникновения жизнеугрожающих состояний, требующих как можно более раннего оказания неотложной помощи:
Асфиксия;
Продолжающееся наружное или внутреннее кровотечение;
Травматический шок;
Повреждение внутренних органов.
Выявление угрозы жизни пациенту влечёт за собой срочные действия как на месте происшествия, так и в пути следования и после доставки пострадавшего в стационар: устранение асфиксии, остановка наруж- ного кровотечения, устранение напряжённого (клапанного) и открытого пневмоторакса, инфузионная терапия, транспортная иммобилизация и другие неотложные мероприятия - вплоть до оказания сер- дечно-лёгочной реанимации при остановке сердечной деятельности.
При оценке тяжести состояния основываются на клинических признаках (состояние сознания, адекватность дыхания, показатели гемодинамики и др.).
Особенности местного обследования
При местном обследовании необходимо тщательно выявить все имеющиеся клинические симптомы, позволяющие максимально точно установить диагноз, однако при этом не следует причинять пациенту излишнюю боль, тем более усугублять имеющиеся повреждения.
Осмотр
При осмотре с целью более чёткого выявления деформации или припухлости необходимо сравнить поврежденную конечность с не- повреждённой. Большое значение для постановки правильного диагноза могут иметь вынужденное положение конечности, её укорочение, для чего иногда применяют специальные измерения. Следует
обратить внимание на наличие гематом, имеющееся нарушение целостности кожных покровов.
Пальпация
Пальпацию нужно производить очень осторожно. При определении болезненности следует выяснить не только местную её распрос- транённость, но и появление её при нагрузке по оси. Так, нагрузку на ось позвоночника в ряде случаев определяют в горизонтальном положении пациента путём лёгкого постукивания по стопам. Более интенсивные воздействия в зоне повреждения могут привести к смещению костных отломков, усилению болевого синдрома и возможному дополнительному повреждению крупных сосудов, нервных стволов и мягких тканей.
При местном исследовании определяют ряд специфических симптомов (крепитацию костных отломков, патологическую подвиж- ность в повреждённом сегменте, подкожную эмфизему и др.).
Определение объёма движений
Определение объёма активных и пассивных движений является весьма важным для выявления полного объёма повреждения.
Активные движения - движения, которые пострадавший осуществляет самостоятельно. Их нарушение может быть связано не только с анатомическими изменениями в костях и суставах, но и с повреждением нервов или сухожилий, а также с выраженным болевым синдромом.
Пассивные движения - движения, происходящие пассивно под воздействием рук исследующего. Уменьшение объёма пассивных движений связано с возникновением боли, обусловленной непосредственным повреждением костей и суставов.
Сравнение объёма активных и пассивных движений значительно облегчает постановку точного диагноза. Так, при повреждении двигательного нерва активные движения могут отсутствовать, а пассивные будут сохранены в полном объёме. При наличии внутрисуставного перелома как активные, так и пассивные движения будут невозможны из-за резкой болезненности в суставе.
При определении объёма движений необходимо оценивать не только сгибание и разгибание, но и ротацию (супинацию и прона- цию), приведение и отведение. При этом результаты можно оценивать как на глаз, так и с помощью специальных угломеров и линеек, что особенно важно у ортопедических больных.
Исследование периферического кровообращения и иннервации
Обследуя пострадавшего с травмой конечности, не следует забывать о возможном повреждении магистральных сосудов и нервов. Во всех случаях следует оценивать состояние кровообращения (цвет, температура кожных покровов, характер пульсации магистральных артерий, выраженность венозного рисунка, наличие отёка) и сохранность иннервации (нарушения чувствительности и двигательной активности) травмированной конечности.
Дополнительные методы обследования травматологического больного
Среди дополнительных объективных методов основное место занимает рентгенологическая диагностика, при этом нельзя забывать и о других специальных методиках.
Рентгенологическое исследование
Результаты рентгенологического исследования имеют решающее значение для точной диагностики и локализации повреждения кос- тей и суставов. Однако следует помнить о том, что предварительный диагноз может и должен быть поставлен на основании клинических симптомов, а рентгенологическое исследование способно только подтвердить или опровергнуть его. Более того, в сомнительных случаях, например при переломах рёбер, определяющее значение имеет именно клиническая симптоматика.
При выполнении рентгенологического исследования необходимо соблюдать следующие правила.
1. Поврежденная область должна находится в центре рентгенограммы, иначе
Отправить свою хорошую работу в базу знаний просто. Используйте форму, расположенную ниже
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Размещено на http://www.allbest.ru/
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ БЕЛАРУСЬ
БЕЛОРУССКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
КАФЕДРА НЕРВНЫХ И НЕЙРОХИРУРГИЧЕСКИХ БОЛЕЗНЕЙ
Заведующий кафедрой д.м.н., профессор Федулов А. С.
ИСТОРИЯ БОЛЕЗНИ
Закрытая черепно-мозговая травма средней степени тяжести, сотрясение головного мозга. Множественные ушибы обеих лобных, левой височной областей. Перелом лобной, теменной, затылочной костей
Паспортная часть
ФИО: М П М
Возраст: 42 года(22.06.1972)
Пол: мужской
Семейное положение: женат
Профессия: индивидуальный предприниматель
Дата поступления: 10.02.2015
Кем направлен: 9-ая ГКБ
Диагноз при поступлении: ЗЧМТ средней степени
Клинический диагноз: ЗЧМТ средней степени тяжести, сотрясение головного мозга. Множественные ушибы обеих лобных, левой височной областей. Перелом лобной, теменной, затылочной костей.
Жалобы больного
На головную боль лобно-теменно-затылочной локализации, головокружение, тошноту, общую слабость.
Анамнез болезни
Со слов пациента: вечером, около 21:00 09.02.15 упал при выходе из автобуса, ударился затылком об асфальт. Потерю сознания отрицает. При попытке подняться почувствовал головокружение, боль в лобно-теменно-затылочной области, тошноту. Рвоты не было. Сам пришел домой. На утро следующего дня боль и тошнота усилились, повысилась температура до 37.8, была вызвана бригада скорой медицинской помощи. Больной был доставлен в «9 ГКБ», затем направлен в БСМП, где был госпитализирован нейрохирургическое отделение с диагнозом ЗЧМТ средней степени.
Анамнез жизни
I. Физическое и интеллектуальное развитие больного .
Родился первым ребенком в семье, в срок, вскармливался грудью матери. Говорить и ходить начал в 10 месяцев. Родился доношенным, в умственном и физическом развитии не отставал от сверстников. Рос и развивался соответственно возрасту. В школу пошел в 7 лет. Материально-бытовые условия в детстве были удовлетворительные. Учеба давалась легко, закончил 11 классов. Служил в армии.
Вредные привычки: курение -- отрицает; алкоголь -- отрицает; наркотики -- отрицает.
Перенесенные заболевания: ОРВИ, ОРЗ. Болезнь Боткина, венерические заболевания, туберкулез отрицает (контакт с больными туберкулезом отрицает).
II. Материально-бытовые условия .
Жилищные условия: живет в двухкомнатной квартире с женой. Семейное положение: женат, живет в семье. Бюджет: заработная плата и общий бюджет семьи удовлетворительный. Питание: регулярное, достаточное, разнообразное, трехразовое.
Употребляет свежие овощи и фрукты.
Режим внерабочего времени: встает в 7 утра, ложится в 22 часа. Личную гигиену соблюдает.
III. Экспертно-трудовой анамнез .
Трудовой анамнез: наличие профессиональных неблагоприятных факторов не выявлено. Продолжительность рабочего дня 8 часов, с перерывом на обеденное время. Работа дневная, темп умеренный.
Экспертный анамнез: за последний год больной не был на больничном листе; группы не имеет.
IV. Аллергологический анамнез .
Аллергические реакции немедленного типа (крапивница, отек Квинке, анафилактический шок) на медикаменты, вакцины, сыворотки, пищевые продукты, пыльцу растений, укусы насекомых отрицает; пищевую аллергию, реакции на переливание крови отрицает.
V. Наследственный анамнез .
Не отягощен.
Данные объективного исследования
Соматический статус
Общее состояние больного: средней тяжести.
Сознание: ясное.
Положение больного: активное.
Выражение лица: обычное.
Соответствие внешнего вида своему паспортному возрасту: соответствует.
Телосложение: конституциональный тип - нормостенический, рост - 185 см, вес тела - 78 кг.
Температура тела 37,5.
Окраска кожных покровов: кожные покровы бледно-розовой окраски, легко собирается в складку. Пигментация, сыпь, расчесы, кровоизлияния, рубцы не выявлены. Видимые слизистые розовые, влажные, гладкие, блестящие; язык обложен белым налетом, сухой.
Эластичность кожи (тургор): нормальная. Кожный покров не изменен.
Волосы: тип оволосения по мужскому типу, выпадение не наблюдается, незначительное поседение.
Ногти: ногти овальные, прозрачные. Ногтевые ложа бледной окраски.
Подкожно-жировая клетчатка: развита умеренно, распределена равномерно.
Лимфатические узлы пальпируются в паховых, подмышечных, подчелюстных областях диаметром до 0,5 см, мягкие, эластичные, безболезненные, не спаяны с окружающими тканями.
Развитие мышечной ткани соответствует возрасту, сила и тонус достаточные, сокращения координированы; уплотнения, гипертрофия, атрофия отсутствуют.
При исследовании костно-суставной системы деформации, болезненности при пальпации не выявлено. Припухлостей, узловатостей не выявлено. Движения в полном объеме, свободные. Вывихи, подвывихи, кровоизлияния, свищи не выявлены. Подвижность позвоночника в шейном и поясничном отделах в норме.
При пальпации суставы безболезненны; хруст, флуктуация не выявлены. Деформация грудной клетки, стоп полидактилия, плоская стопа отсутствуют. Видимая пульсация вен отсутствует.
Система дыхания
Дыхание через нос свободное, ощущения сухости в носовой полости нет.
Осмотр
Форма грудной клетки нормальная, эпигастральный угол 90°, асимметрия грудной клетки, западения или выпячивания отсутствуют. Тип дыхания смешанный. Ритм дыхания правильный, ЧДД 20 в минуту. Движения грудной клетки сохранены.
Пальпация
Перкуссия
При сравнительной перкуссии звук легочный над всей поверхностью легких. Верхушки обоих легких выстоят над ключицами спереди на 3 см, сзади на уровне остистого отростка VII шейного позвонка. Ширина полей Кренига с обеих сторон 5 см.
Расположение нижних границ легких:
|
Топографическая линия |
|||
|
l. parasternalis |
5 межреберье |
||
|
l. medioclavicularis |
|||
|
l. axillaris anterior |
|||
|
l. axillaris media |
|||
|
l. axillaris posterior |
|||
|
l. paravertebralis |
остистый отросток 11 грудного позвонка |
Аускультация
Дыхание везикулярное, одинаковой интенсивности на симметричных участках, хрипов, крепитации, шума трения плевры не выявлено.
Сердечно-сосудистая система
Сердечный горб и верхушечный толок визуально не определяются.
При пальпации верхушечный толчок локализуется в 5 межреберье слева на 1,5 см кнутри от левой срединноключичной линии. Он положительный, умеренно высокий, обычной силы. Сердечный горб отсутствует.
Границы относительной тупости:
1. Правая - 4 межреберье на 1,5 см кнаружи от правого края грудины.
2. Левая - 5 межреберье на 1,5 см кнутри от левой срединноключичной линии.
3. Верхняя - 3 ребро по левой окологрудинной линии.
Поперечный размер сердца 14,5 см.
Границы абсолютной тупости:
1. Правая - 4 межреберье по левому краю грудины.
2. Левая - 5 межреберье на 1 см кнутри от срединноключичной линии.
3. Верхняя - 4 ребро по левой окологрудинной линии.
Сосудистый пучок шириной 5,5 см, до 2 межреберья.
Данные аускультации сердца. При аускультации тоны сердца ясные, ритм правильный. Первый тон выслушивается на верхушке сердца, второй тон - на основании. Расщеплений, раздвоений, дополнительных тонов нет.
Шумов нет.
Артериальный пульс на верхних и нижних конечностях одинаковый. Частота 95 в минуту, ритм правильный, дефицит пульса отсутствует. Пульс хорошего наполнения, обычного напряжения, величина пульсовых волн одинаковая, форма обычная. Капиллярный пульс отсутствует.
АД 150/100 мм. рт. ст.
Периферические сосуды мягкие, эластичные, неизвитые. Расширения венозной сети в области передней брюшной стенки, на нижних конечностях не выявлено. Пульс на периферических артериях верхних и нижних конечностей определяется отчетливо на всем протяжении.
Система пищеварения
Видимые слизистые розовые, влажные, гладкие, блестящие; язык обложен белым налетом, сухой. Небные миндалины не выступают за края небных дужек, чистые. Глотание свободное, безболезненное.
Зубы санированы.
Осмотр
При осмотре живота вздутий, втяжений, западений, асимметрии не отмечено, грыжевидных выпячиваний передней брюшной стенки не выявлено. Живот участвует в акте дыхания. Расширения подкожных вен, видимой на глаз перистальтики нет.
Живот ограниченно участвует в акте дыхания в правой подвздошной области.
Перкуссия
Наличие свободной жидкости не выявлено.
Пальпация
Живот не напряжен, безболезненный.
По данным поверхностной пальпации живота тонус брюшных мышц обычен; брюшная стенка мягкая, податливая. Симптомы Щеткина-Блюмберга, Ровринга, Ситковского, Воскресенского отрицательные.
Состояние пупка, мышц, белой линии живота без патологических изменений.
Боли в животе, диспепсические расстройства, тошнота, рвота отсутствуют.
При глубокой топографической скользящей пальпации по Образцову-Стражеско:
Сигмовидная кишка пальпируется в левой подвздошной области в виде гладкого плотного безболезненного не урчащего цилиндра толщиной 3 см; подвижна - 3 см;
Нисходящая кишка пальпируется в конечной части поперечно-ободочной кишки, переходящей в сигмовидную в виде гладкого плотного безболезненного при пальпации цилиндра;
Слепая кишка пальпируется в правой подвздошной области;
Восходящая кишка пальпируется в начальном отделе толстой кишки в виде гладкого безболезненного при пальпации цилиндра;
Поперечно-ободочная кишка пальпируется на 3 см книзу от нижней границы желудка в виде расположенного дугообразно и поперечно цилиндра умеренной плотности, толщиной 2,5 см, легко смещающегося вверх и вниз; безболезненная, не урчащая.
При аускультации наблюдается перистальтика.
Перкуссия печени.
Размеры печени по Курлову:
По срединно-ключичной линии 9 см;
По передней срединной - 8 см;
По левой реберной дуге - 7 см.
При пальпации нижний край печени находится у края реберной дуги по правой срединно-ключичной линии. Край мягкий, острый, слегка закругленный, ровный, безболезненный.
Желчный пузырь не пальпируется.
Селезенка пальпации недоступна.
Перкуторно размеры длинника - 6 см. поперечника - 4 см.
Стул регулярный, 1 раз в сутки, оформлен, обычной окраски.
Мочеполовая система
Мочеиспускание свободное, безболезненное. Частота до 5 раз. Цвет соломенно-желтый. Моча прозрачная. Боли по ходу мочеточников, в области почек не отмечает. Почки не пальпируются. Симптом Пастернацкого отрицателен с обеих сторон.
Мочевой пузырь пальпации и перкуссии не доступен.
Эндокринная система
Осмотр области щитовидной железы . Доли щитовидной железы пальпации не доступны, перешеек определяется при акте глотания, безболезненный.
Узловые образования, кисты отсутствуют, подвижна при глотании.
Аускультация щитовидной железы: отсутствие систолического шума.
Признаки нарушения функций щитовидной и паращитовидной желез, надпочечников, гипофиза (синдром Иценко-Кушинга, несахарное мочеизнурение, сахарный диабет, гипофизарный нанизм, акромегалия) отсутствуют.
Половая функция
Наружные половые органы развиты по мужскому типу. Жалобы и половые расстройства отсутствуют. Функция не нарушена.
Неврологический статус
Высшая нервная деятельность
Сознание ясное.
Положение активное.
Речевой контакт не затруднен. Внимание устойчивое. При беседе
интеллект соответствует возрасту, образованию, жизненному опыту, социальному положению. Эмоциональная сфера, настроение, поведение адекватное, бред и галлюцинации не отмечались. Сон, скорость засыпания, глубина сна нарушены, самочувствие после сна плохое.
Речь: моторной, сенсорной и анамнестической афазии не обнаружено.
Идиаторной, конструктивной и динамической апраксии не выявлено.
Обонятельный, зрительный, вкусовой, слуховой, соматосенсорный гнозис сохранен.
ЧЕРЕПНЫЕ НЕРВЫ
I пара - обонятельный нерв (n. olfactorius)
Заключение: у больного обонятельных нарушений не выявлено.
II пара - зрительный нерв (n. opticus)
Заключение: наружное поле зрения располагается под углом 600 , верхняя граница - под углом - 500, нижняя граница - 600, цветоощущения хорошие. Глазное дно: диски зрительных нервов без особенностей.
III, IV, V I пары - глазодвигательный, блоковой, отводящий нервы
Заключение: ширина глазных щелей одинакова. Выявляется прямая и содружественная реакция зрачков на свет. Двоения предметов перед глазами отрицает. Конвергенция зрачков не нарушена.
Заключение: двоение в глазах при взгляде вниз отсутствует. Ограничения движений глазного яблока не отмечается.
Заключение: двоение предметов перед глазами отрицает, косоглазие и ограничение движения глазных яблок не определяется.
V пара - тройничный нерв (n. trigeminus)
Заключение: при постукивании молоточком по подбородку при слегка приоткрытом рте происходит смыкание челюстей в результате сокращения жевательных мышц. Жевательные мышцы симметричны.
Точки выхода тройничного нерва безболезненны.
VII пара - лицевой нерв (n. facialis)
Заключение: носогубные складки сглажены слева, лобные складки равномерные. При наморщивании лба, нахмуривании бровей, зажмуривании глаз асимметрия не наблюдается. Слезоотделение в норме. Слюноотделение в норме. Вкусовая чувствительность языка в норме.
VIII пара - предверно-улитковый нерв (n. vestibulocochlearis)
Заключение: шум в ухе, слуховые галлюцинации, снижение слуха отрицает. Нистагма - нет.
IX, X пара - языкоглоточный нерв (n. glossopharingeus), блуждающий нерв (n. Vagus)
Дисфагия, дисфония, назолалия, дизартрия не наблюдаются. Рефлексы с мягкого неба и задней стенки глотки в норме. Мягкое небо подвижно с двух сторон. Мягкое небо подвижно с двух сторон. Ощущение соленого, кислого, сладкого (задней 1/3 языка) в норме. Рефлекс мягкого неба, глоточный рефлекс сохранены.
XI пара - добавочный нерв (n. accessorius)
Движение головы в обе стороны достаточна. Координация не нарушена. Нистагма не наблюдается. При исследовании на адиадохокинез выявлено отставание правой руки. Тремор в покое и конечностей отсутствует.
XII пара - подъязычный нерв (n. hypoglossus)
Заключение: при высовывании языка девиация не отмечается, фибриллярных подергиваний и тремора нет.
Двигательная система
Объем активных движений, объем пассивных движений во всех суставах в норме. Мышечный тонус и трофика сгибателей и разгибателей, приводящих и отводящих мышц, пронаторов и супинаторов в норме слева и справа. Патологические рефлексы отрицательные. Активные движения в полном объеме. Мышечная сила D=S. Объем пассивных движений полный, тонус равномерный на симметричных участках, не изменен. Атрофии, гипертрофии, фибриллярных и фасцикулярных подергиваний не выявлено. Симптомы Хвостека, Труссо отрицательные. Пальценосовую, коленно-пяточную пробы выполняет уверенно. Проба на адиодохокинез отрицательная. В позе Ромберга устойчив.
Исследование рефлексов
Надбровный рефлекс (надкостничный): положительный.
Зрачковый рефлекс: положительный.
Корнеальный и конъюктивальный рефлексы: положительные.
Глоточный рефлекс (рефлекс с мягкого неба): положительный.
Подбородочный рефлекс (надкостничный): положительный.
Рефлекс с двуглавой мышцы плеча (сухожильный): положительный.
Рефлекс с трехглавой мышцы (сухожильный): положительный.
Запястно-лучевой рефлекс (надкостничный): положительный.
Брюшные рефлексы (кожные): положительные.
Коленный рефлекс (сухожильный): положительный.
Ахиллов рефлекс (сухожильный): положительный.
Подошвенный рефлекс (кожный): положительный.
П атологические рефлексы
Рефлексы Бабинского, Оппенгейма, Гордона, Шеффера, Россолимо, Жуковского, кистевой рефлекс Бехтерева-Менделя, стопный рефлекс Бехтерева-Менделя отрицательные.
Функции мозжечка
Пальценосовая проба: промахивания и интенционного дрожания при приближении к цели не выявлено.
Проба на адиадохокинез: отставания рук не наблюдается.
Пяточно-коленная проба: отклонений не выявлено.
Экстрапирамидная система
Мышечный тонус при пассивном сгибании и разгибании в локтевых, коленных и тазобедренных суставах одинаков на руках и ногах. Гиперкинезы не выявлены. Выражение лица в норме, речь тихая. Тремора покоя рук, ног, нижней челюсти, головы не выявлено.
Чувствительная система
Болезненность, парестезии по ходу нервных стволов отсутствуют. Поверхностная чувствительность (болевая, температурная, тактильная), глубокая (суставно-мышечное чувство, вибрационная чувствительность, чувство давления и веса) и сложные виды чувствительности (чувство локализации, стереогностическое чувство, двумернопространственная и дискриминационная чувствительность) сохранены.
Менингиальные симптомокомплексы
Симптом Кернига положительный на левой ноге. Ригидность мышц затылка, верхний, средний, нижний симптомы Брудзинского, симптомы Бехтерева отсутствуют. Менингиальная поза не наблюдается. Точки Керера безболезненны.
Вегетативные функции
Трофический расстройства в доступных исследованию тканях, внутрисекреторные, вазомоторные расстройства не определяются. Потоотделение, салоотделение, слюноотделение не нарушено. Нарушение функций тазовых органов не определяется. Вегетативные пароксизмальные состояния (обмороки, головокружения, акроцианоз, отек Квинке, крапивница, вазомоторный ринит, бронхиальная астма, гипоталамические кризы, приступы бессонницы и сонливости) на момент обследования и в анамнезе отсутствуют.
Проверка состояния местного дермографизма: ответная реакция на раздражение кожи тупым концом молоточка быстрая, стойкая.
Пиломоторный рефлекс в норме.
Психическая сфера
Ориентируется в пространстве, во времени, собственной личности, окружающих предметах и лицах.
С окружающими хорошо контактирует, критически оценивает состояние собственного здоровья.
Мышление, память, внимание, интеллект соответствуют возрасту, уровню образования и социальному положению.
Личность больного сохранена. Поведение адекватное. Сон не глубокий и не продолжительный. После пробуждения чувствует себя плохо.
Данные дополнительных методов исследования
(лабораторные и специальные исследования)
Биохимический анализ крови 10.02.2015
Общий белок 73,68
Билирубин общий 15,49
Билирубин прямой 5,37
Мочевина 7,42
Креатинин 103,67
Холестерин 5,43
Глюкоза 6,32
Кальций общий 2,46
Натрий 139,23
Заключение: увеличение уровня общего билирубина, мочевины и калия.
Общий анализ мочи 10.02.2015
Удельный вес 1,02
Реакция 6
Билирубин отр.
Белок отр.
Кетоновые тела отр.
Нитриты отр.
Уробилиноген 0,2
Лейкоциты отр.
Эритроциты отр.
Заключение: без патологий.
КТ головного мозга 10.01.2015
Заключение:
Электрокардиограмма 11.02.2015
ЧСС 50 ударов в минуту.
Заключение: ритм правильный, изменена форма комплекса QRS в V4.
Серологический анализ на антитрепонемные антитела 11.02.2015
Заключение: ИФА отрицательный.
Обоснование диагноза
На основании анамнеза: жалобы на головную боль, головокружение, тошноту.
Анамнеза заболевания: травма получена в результате падения и удара головой.
Данных объективного обследования: координационные пробы выполняет неуверенно, в позе Ромберга не устойчив, наличие ссадин на лице и в лобной области, можно поставить диагноз: ЗЧМТ легкой степени тяжести, сотрясение головного мозга. Ушибленная рана лба слева. Ушибы мягких тканей, ссадины лица слева.
Дифференциальный диагноз
Дифференцировать данное заболевание необходимо с субарахноидальным кровоизлиянием, т. к. симптомы во многом схожи: наличие общемозговых симптомов, отсутствие или незначительная очаговая симптоматика, крайне редко потеря сознания. Но САК имеет отличную этиологию: разрыв аневризмы на фоне АГ, а в нашем случае травматическое происхождение; наличие выраженных менингиальных симптомов.
sol analgini 50% - 2.0 в.м
ПХО раны, аспетическая повзяка
Для выздоровления благоприятный, для трудовой деятельности - благоприятный.
Дневники курации
Общее состояние средней степени тяжести. Положение активное. Сознание ясное.
Кожные покровы и видимые слизистые бледно-розовые, без видимых изменений. В сознании, ориентирован, положение активное, настроение хорошее. Лимфоузлы не увеличены.
Пульс симметричен, ритмичен, хорошего наполнения и напряжения, 85 уд/мин. Тоны сердца ясные, чистые. АД 145/90 мм.рт.ст. Дыхание везикулярное, проводится хорошо во всех отделах, хрипов нет. ЧД 18/мин. Температура тела утренняя - 37, 0. Температура тела вечерняя - 37,1.
Живот мягкий, симметричен, безболезненный. Перитонеальных симптомов нет. Перистальтика активная. Стула не было, газы не отходят.
Мочеиспускание свободное, безболезненное. Мочится самостоятельно.
Общее состояние удовлетворительное. Положение активное. Сознание ясное.
Кожные покровы и видимые слизистые бледно-розовые, без видимых изменений. В сознании, ориентирован, положение активное, настроение хорошее. Лимфоузлы не увеличены.
Пульс симметричен, ритмичен, хорошего наполнения и напряжения, 85 уд/мин. Тоны сердца ясные, чистые. АД 130/90 мм.рт.ст. Дыхание везикулярное, проводится хорошо во всех отделах, хрипов нет. ЧД 18/мин. Температура тела утренняя - 36, 8. Температура тела вечерняя - 37,0.
Живот мягкий, симметричен, безболезненный. Перитонеальных симптомов нет. Перистальтика активная. Стула не было, газы не отходят.
Мочеиспускание свободное, безболезненное. Мочится самостоятельно.
анамнез неврологический рефлекс диагноз
Больной, кмк, 55 лет (23.05.1959), находился на стационарном лечении в «9 ГКБ», в неврологическом отделении, с 12.02.15 по 26.02.15, с диагнозом: внутримозговое кровоизлияние в левое полушарие головного мозга с умеренной моторной афазией, парез правой руки и ноги, острый период. Артериальная гипертензия III степень, риск 4. ИБС: кардиосклероз. Атеросклероз аорты. ХСН ФК IV.
Поступил 12.02.15 с жалобами на слабость и потерю чувствительности в правой руке и правой ноге, на общую слабость, потерю аппетита. Были проведены лабораторные и инструментальные исследования: биохимический анализ крови 12.02.15 (повышение общего и прямого билирубина, повышение ХС, триглицеридов, ЛПНП, ЛПОНП, глюкозы, АСТ, АЛТ), общий анализ крови 12.02.15 (относительная лимфопения, повышение уровня гемоглобина), общий анализ мочи (без патологий), исследование гемостаза на Konelab30 12.05.15 (без патологий), рентгенологическое исследование 11.02.15 (без патологий), КТ головного мозга 11.01.15 (внутримозговое кровоизлияние в левое полушарие головного мозга), серологический анализ на антитрепонемные антитела 13.02.15 (ИФА отрицательный).
Проведено лечение:
1. Sol . Aminocaproici acidi 5% - 100,0 в/в
2. Contrykal i 25 тыс. Ед 2 раза в сутки
3. Dicynoni 250 мг в сутки парентерально
4. Tab. Captoprili 50 mg (под язык)
5. Sol. Emoxipini 3% - 100 в/в
6. Витаминотерапия
Sol. Acidi nicotinici 1% - 1 ml.
Больной выписан 26.02.15 с улучшениями.
Рекомендовано: отказ от вредных привычек (курения, приема спиртных напитков), сбалансированное питание, рекомендуется ограничить потребление поваренной соли, жиров и простых углеводов. Ежедневно нужно совершать умеренные физические нагрузки. Необходим контроль артериального давления (если оно превышает уровень 140/90, то в таком случае нужно принимать антигипертензивные препараты).
Размещено на Allbest.ru
...Подобные документы
История развития настоящего заболевания. История жизни больного и настоящее состояние больного. Предварительный диагноз и план обследования. Дифференциальная диагностика. Закрытая черепно-мозговая травма. Ушиб головного мозга средней степени тяжести.
история болезни , добавлен 16.03.2009
Понятие черепно-мозговой травмы как повреждения механической энергией черепа и внутричерепного содержимого. Основные причины возникновения черепно-мозговых травм: бытовой и дорожно-транспортный травматизм. Механизм повреждений, их клиническая картина.
презентация , добавлен 17.04.2015
Этиология, классификация, методы диагностики, клиника и способы лечения закрытой черепно-мозговой травмы. Возможные последствия: эпилепсия, депрессия, потеря памяти. Особенности сестринского ухода за пациентом с закрытой черепно-мозговой травмой.
курсовая работа , добавлен 20.04.2015
Черепно-мозговая травма как механическое повреждение черепа, головного мозга и его оболочек. Отличительные особенности закрытой и открытой черепно-мозговой травмы. Клиника и методы лечения сотрясения, ушиба, сдавления мозга, перелома костей черепа.
реферат , добавлен 28.07.2010
Общие сведения о больном. Изучение жалоб при поступлении, анамнеза жизни и заболевания. Описание результатов обследования органов и систем. Особенности диагностики острого аппендицита, проведения операции. Составление плана лечения после операции.
история болезни , добавлен 25.10.2015
Постановка предварительного диагноза острый аппендицит на основании анамнеза, жалоб больной и объективного исследования систем эндокринной, органов дыхания, пищеварения, кроветворения. Проведение лабораторного обследования и назначение лечения.
история болезни , добавлен 14.02.2010
На основании жалоб больного, данных неврологического статуса и лабораторных исследований обоснование и постановка клинического диагноза гепатоцеребральной дегенерации. Основные синдромы болезни. Патогенез и механизмы ее протекания, схема лечения.
история болезни , добавлен 16.04.2014
Черепно-мозговые повреждения, их распространенность и основные причины. Классификация черепно-мозговых травм. Открытая черепно-мозговая травма. Сотрясение головного мозга, его клинические симптомы. Степени ушибов головного мозга. Переломы костей черепа.
презентация , добавлен 05.03.2017
Изучение жалоб, истории жизни больного и анамнеза заболевания. Установление диагноза на основе анализа состояния основных органов и систем, данных лабораторных и инструментальных методов исследования. План лечения стенокардии и гипертонической болезни.
история болезни , добавлен 16.01.2013
Ознакомление с жалобами пациента; этиология и патогенез болезни. Постановка диагноза "острый панкреатит с панкреонекрозом, острый перитонит" на основании данных анамнеза и обследования больного. Назначение медикаментозного лечения; дневник курации.
